組織構成
■整形班
構成
理学療法士9名、作業療法士3名、言語聴覚士5名(他班兼務)
2019年度年間処方数
【理学療法】724件
【作業療法】290件
【言語療法】43件
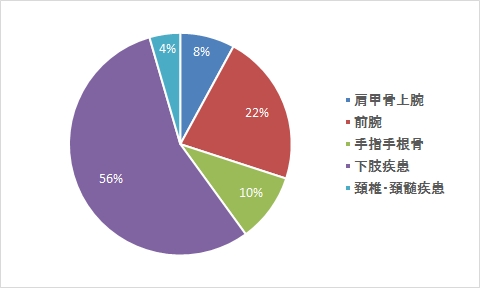
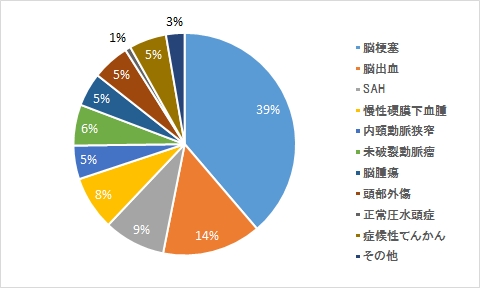
疾患内訳
理学療法
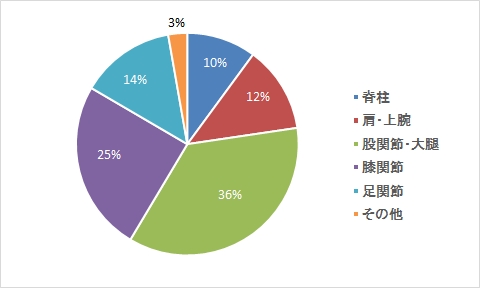
作業療法
急性期介入の必要性・治療内容
術後、疼痛や腫脹などにより関節の可動制限が生じるため、早期から関節運動を行うことで拘縮(関節可動範囲が制限されること)の予防や改善が図れます。また、術後にベット上での生活が長くなると、筋力や体力の低下が起こってしまします。そのため、多くの場合手術翌日から車椅子への乗車や、可能であれば歩行も行っていくことで筋力や体力の低下を予防していく必要があります。これらの運動を行っていく際に安静度(関節を動かす時期や荷重をかける時期など)に応じて、手術部位へ過度な負担がかからないように行っていきます。
治療内容としては、一般的な関節可動域練習や筋力トレーニング、基本動作練習などにより、歩行や生活動作の改善を図っていきます。ホットパック、超音波、アイシングにて疼痛の軽減、電気刺激にて筋力増強など必要に応じて物理療法も併用していきます。
スプリントや足底板、テーピングを用いて、アライメントを改善し動きやすい状態を作ります。また自主トレーニングの指導により自己管理が行えるようにしていきます。加えてPrimusやハンドヘルドダイナモメーターなどの機器を用いて筋力測定を行い回復の程度を評価していきます。
■脳外班
構成
理学療法士5名、作業療法士5名、言語聴覚士5名(SCU班兼務)
2019年度年間処方数
【理学療法】389件
【作業療法】385件
【言語聴覚療法】369件
疾患内訳
理学療法
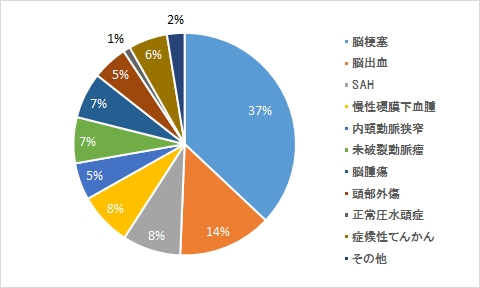
作業療法
言語聴覚療法
急性期介入の必要性・治療内容
脳血管疾患(脳梗塞、脳出血、くも膜下出血)、脳腫瘍、頭部外傷等の患者さんに対して医師の指示に従い、当日もしくは翌日にリスク管理を行いながらリハビリテーションを開始します。
医師の治療や検査と同時進行で、早期から病床にセラピストが訪問しリハビリを行うことで、安静・臥床により生じるとされる二次的合併症および廃用症候群を予防します。
当院脳外科病棟にはPT/OT/STという3職種のセラピストが在職しており各々の役割を分担し協業しながら治療にあたっています。
PTにより寝る・起きる・立ち上がる・歩くなど基本動作を行う上で必要となる身体機能の再獲得や維持・向上を運動により改善させ、OTによって更なる日常生活動作、いわゆる食事やトイレ動作・更衣など1日の生活を通して必要となる各動作を中心に、実際にその動作を練習として取り入れることで、動作の再獲得やより動きやすい動作の確認・調整を行います。STによって言語高次脳機能などの評価や訓練を行い、コミュニケーションの獲得や安全に食べられるようにチームでアプローチしています。
■SCU(Stroke Care Unit)班 2019年度新設
構成
理学療法士4名、作業療法士2名、言語聴覚士5名(脳外班と兼務)
2019年度年間処方数
【理学療法】400件
【作業療法】400件
【言語聴覚療法】394件
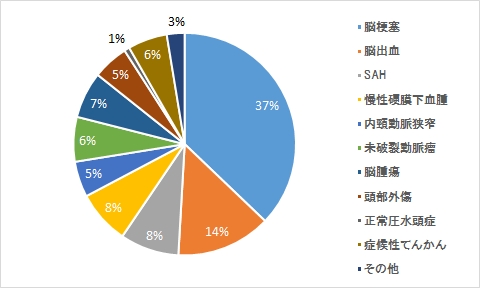
疾患内訳
理学療法
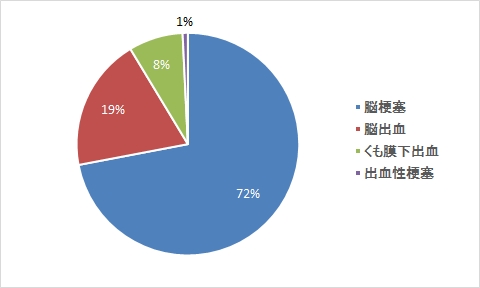
作業療法
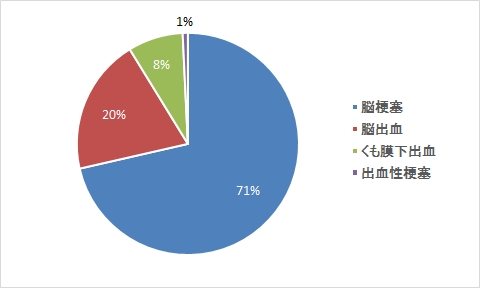
言語聴覚療法
急性期介入の必要性
SCUは脳卒中(脳梗塞、脳出血、くも膜下出血)急性期の初期治療を行う病棟です。脳卒中治療ガイドライン2015では「十分なリスク管理のもとにできるだけ発症後早期から積極的なリハビリテーションを行うことが強く勧められる(グレードA)」「SCUなどの組織化された場で、リハビリテーションチームによる集中的なリハビリテーションを行い、早期の退院に向けた積極的な指導を行うことが強く勧められる(グレードA)」とされており、当院でも多職種からなる専門チームが協働して診療に当たり、リハビリテーションは発症当日または翌日から開始しています。初期治療終了後は退院や転院、または一般病棟に転棟となります。退院の際には、自宅生活や社会復帰に向けたリハビリテーション指導や環境調整、転院・転棟の際には、情報提供を行うことで、シームレスなリハビリテーションの提供ができるように関わっています。
■総合内部班
構成
理学療法士6名、作業療法士3名、言語聴覚士5名(他班兼務)
2019年度年間処方数
【理学療法】576件
【作業療法】254件
【言語聴覚療法】378件
疾患内訳
理学療法
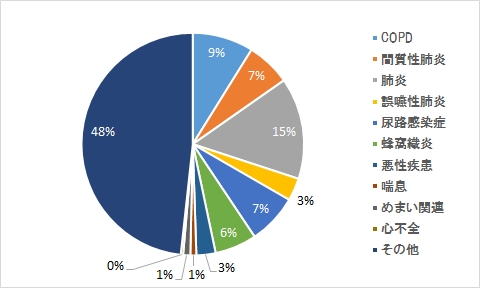
作業療法
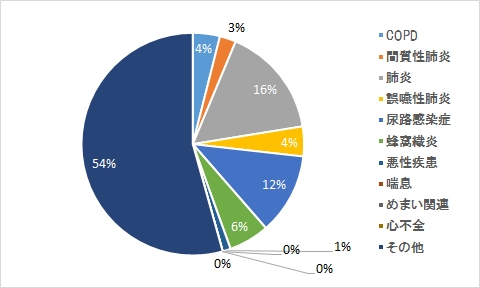
急性期介入の必要性・治療内容、効果
【総合内科感染症科】
全身状態や治療に伴う二次的合併症および廃用症候群を予防し、入院前の生活に戻ることを目的としています。主な内容としては、呼吸理学療法、関節可動域練習、バランス練習、ADL練習、運動療法などを患者さんの状態を評価し、必要なプログラムを立案して施行しています。
【呼吸器内科】
全身状態や治療に合わせ、まずは二次的合併症予防を目標としていき、排痰支援や呼吸練習、ベッド上でのROMexなどのコンディショニングからはじめ、患者さんの状態に合わせてADL練習や運動療法を進めていきます。最終的には、退院時ADLの改善、退院後の予後の改善を目的としています。
主な内容としては、呼吸コントロール、呼吸法/呼吸練習、排痰法/気道クリアランス、呼吸筋トレーニング、胸郭可動域練習/胸郭モビライゼーション、ADLトレーニング、運動療法などを患者さんの状態を評価し、必要なプログラムを立案して施行しています。
■小児班
構成
理学療法士4名
言語聴覚士5名(他班兼務)
2019年度年間処方数
【理学療法】外来 77件、入院 33件
【言語聴覚療法】14件
疾患内訳
理学療法
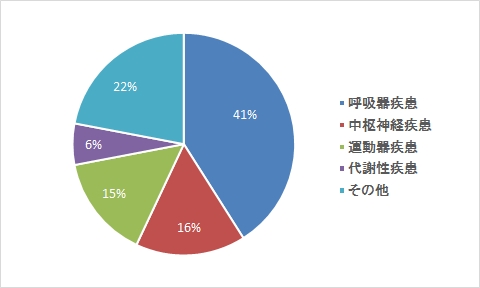
急性期介入の必要性・治療内容、効果
対象疾患は、主に、外傷(頭部外傷、骨折、臓器損傷)、急性呼吸不全(喘息重積、肺炎、気管支炎)、急性心不全、急性脳症(種々の原因による心肺停止に伴う低酸素脳症や、ウィルス因性溶血性尿毒症症候群脳症、脳外傷、原因不明の特発性脳症等)、代謝性疾患、運動発達遅滞などが対象です。
脳性まひや先天性疾患、後天性疾患、進行性疾患を基礎疾患として有している症例の急性病変も少なくありません。
入院・外来とも小児のリハビリテーションを実施しておりますが、呼吸不全症例が多く、器械的排痰を含む呼吸ケアが多く展開されており、脳症、染色体異常、運動発達遅滞例には発達評価、発達促通、柔軟性維持・改善、寝返り~坐位~立位~歩行、生活指導、補装具処方・調整などを行なっております。
■がんリハ班
構成
【がんリハA班】理学療法士12名(うち3名病棟専従)、作業療法士2名、言語聴覚士5名(他班兼務)
【がんリハB班】理学療法士5名、作業療法士2名、言語聴覚士5名(他班兼務)
2019年度年間処方数
がんリハA班 がんリハB班
【理学療法】1,102件 【理学療法】473件
【作業療法】238件 【作業療法】270件
【言語聴覚療法】170件 【言語聴覚療法】66件
疾患内訳
がんA 理学療法
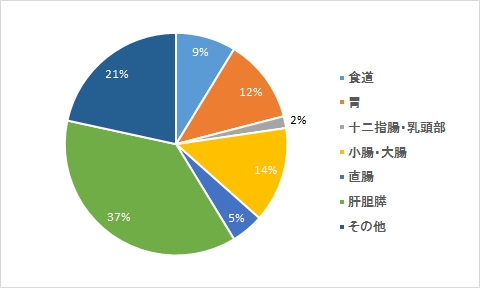
がんA 作業療法
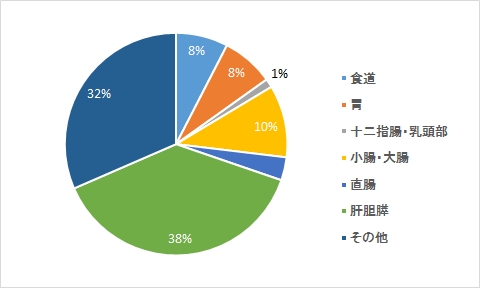
がんB 理学療法
がんB 作業療法
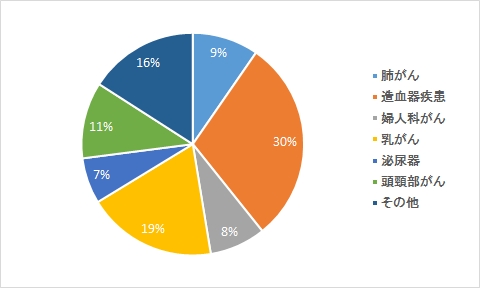
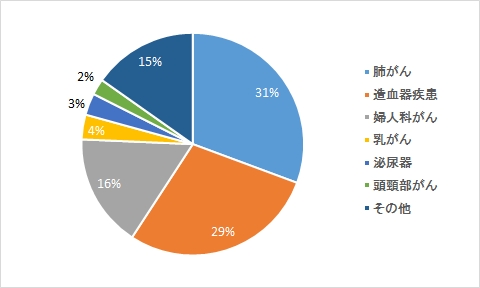
がんB その他のがん疾患
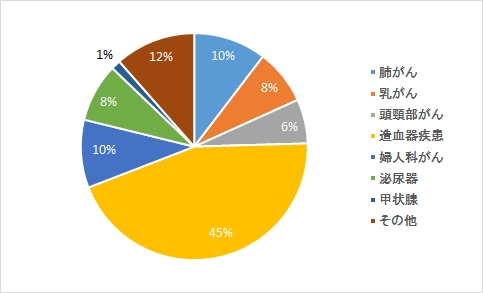
| 予防・回復的リハビリ | 消化器系がん、食道がん、肺がん、乳がん、頭頸部がん 婦人科がん、造血器腫瘍(白血病、悪性リンパ腫など) 腎臓がん、泌尿器系のがん、脳腫瘍 |
|---|---|
| 維持・緩和的リハビリ | 上記、造血器腫瘍(白血病、悪性リンパ腫など)、腎臓がん、泌尿器系のがん、脳腫瘍 |
急性期介入の必要性・治療内容、効果
がんのリハビリテーションは、病期により大きく4つの段階に分けられます。治療開始後に合併症が出てから始めるのではなく、治療開始前から「予防的リハビリ」を開始します。治療が始まったら引き続き、「回復的リハビリ」を行い、後遺症を最小限にしてスムーズに治療前の生活に戻れるように支援を行います。
がんが進行していたり、再発して骨に転移したりした場合は、がんの治療とともに生活の質を落とさないようにする「維持的・緩和的リハビリ」を行います。
【実施内容】
1. 周術期呼吸リハビリテーション
腫瘍を摘出する消化器系がん、肺がん、頭頸部がん、婦人科がんは手術前から呼吸リハビリテーションを開始します。これにより、手術後の肺炎や無気肺などの呼吸合併症の予防を図ります。
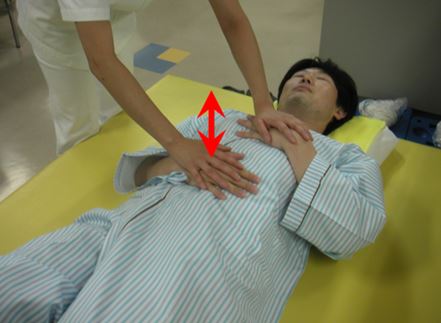
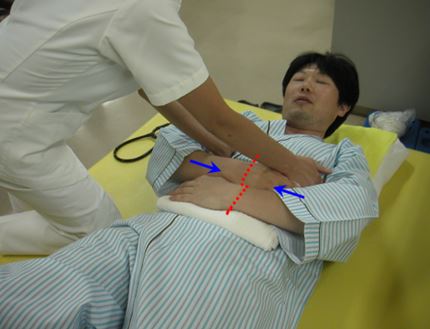
腹式呼吸の練習 手術の傷を押さえながら咳をする練習

呼吸練習器を使いながら呼吸する練習
2. 周術期の肩リハビリテーション(頭頸部がん、乳がん)
頭頸部がんの頸部リンパ節郭清術後や乳がんの腋窩リンパ節郭清後は、手術による神経障害などにより、肩が上がりにくくなる場合があります。その予防や回復のために手術前後に肩の運動を行います。言語聴覚士による音声、嚥下練習等も行っています。

棒体操
3.体力・筋力の回復練習
手術後や化学療法、放射線療法中や治療終了後は、治療による副作用で体力が低下し、倦怠感が増強することがあります。手術後早期や治療中に長く歩くことや、自転車などの有酸素運動を行うことで倦怠感が軽くなり、体力をつけて退院後にもとの生活に戻れるように練習します。

4. 乳がん・婦人科がん手術後のリンパ浮腫
乳がんと婦人科がんの手術後は、手や足が腫れるリンパ浮腫という合併症があります。浮腫の原因になり得る動作やリスク因子を入院中にお伝えします。浮腫を早期に発見し、早めに治療を開始することで、浮腫の重症化を防ぎます。また外来で対応しておりますので、下記ご覧ください。
ADL維持向上等体制加算について
2017年2月より、A西6病棟に2017年11月より、A東6病棟に専従の理学療法士1名ずつを配置しています。 専従の理学療法士を配置することにより、病棟の医師、看護師と密なコミュニケーションをとりながら、患者さんの日常生活動作の維持・向上をはかり、退院後、早期に家庭復帰や社会復帰が可能となることを目的としています。
具体的には、入院時、退院時の日常生活の状況を評価し、生活指導や運動指導を行う他、必要と思われる場合は早期にリハビリ処方について主治医に相談します。また、リハビリ処方の対象外の場合でも、集団体操や個別体操というかたちで運動の機会を設けています。
リンパ浮腫に対する複合的治療
当院では、2002年からリンパ浮腫に対する専門外来を開設して、医師・医療リンパドレナージセラピストによる専門的治療を実施しています。2006年からはリンパ浮腫外来とリハビリテーション部が連携し、より充実した治療環境を提供できるように取り組んでいます。
【複合的治療とは】
治療内容は、スキンケア、用手的リンパドレナージ、圧迫療法、圧迫下での運動療法の4つの柱に、日常生活指導に基づく患者さん自身で行う管理方法を併せて行います。
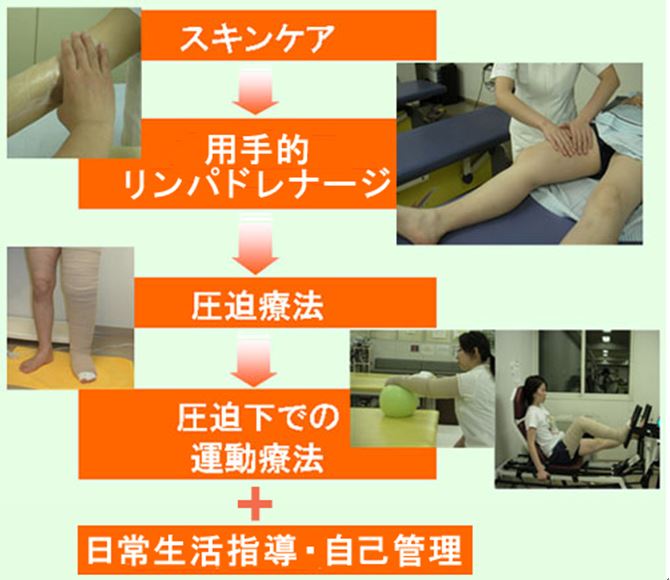
第1段階 集中排液期
むくみを集中的に減らして改善をはかります。当院の外来リハビリテーションでは、週3~4回、3~4週間にわたって、全12回の通院治療を行います。この時期は弾性包帯を使用した圧迫療法を行います。
第2段階 現状維持期
集中治療により改善された状態を日常生活の中で維持・改善していくために、主にセルフケアにて治療を継続していただきます。この時期は弾性着衣(スリーブやストッキング)を使用した圧迫療法を行います。
【当院の外来リハビリテーションでの取り組み】
① 集中的複合的治療
② セルフケア指導
③ 運動療法(体重管理を目的とした有酸素運動(自転車こぎ)、リンパ液の流れを促す筋ポンプ作用を伴う運動(ボール、ゴムチューブ、機器などを使用))
【診療費について】
リンパ浮腫治療は、自由診療です。
・診療費は、1単位(20分)につき1,925円(税込)です。
20分 1,925円(税込)
40分 3,850円(税込)
60分 5,775円(税込)
・この他に弾性着衣(弾性ストッキング・スリーブなど)を使用する場合は別途費用になります。この場合は事前に患者さんの承諾をいただきます。
・治療内容に関する承諾について「説明と同意書」にご署名をいただきます。
・自由診療は保険適応外のため、高額療養等、医療費助成の対象とはなりません。また、同一日同一施設における他科受診や薬の処方など保険請求の対象となる行為は一切認められません。
【弾性着衣等について】
平成20年4月より、弾性着衣等は一部療養費払いの対象となっています。詳細は、厚生労働省のホームページのリンパ浮腫治療物品をご覧ください。
【注意点】
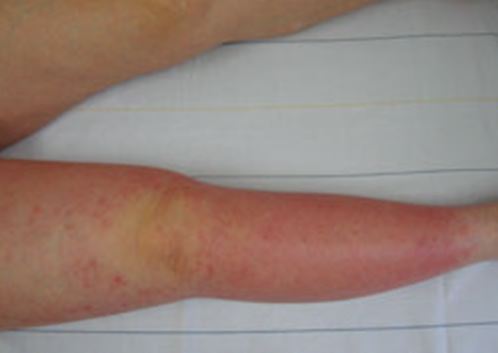
蜂窩織炎は、リンパ浮腫の代表的な合併症です。主な症状は、患肢の発赤・熱感・赤い斑点・高熱(38℃以上、悪寒を伴う)です。このような症状がある場合、複合的治療は行うことができません。早めに医療機関を受診してください。炎症が落ち着いた後に、複合的治療を再開いたします。
【複合的治療をご希望の方へ】
医師の診断・処方を受けた後、リハビリテーション部で複合的治療を始めます。
1)乳がん、子宮がん、卵巣がんなどの手術・放射線療法後にリンパ浮腫を発症された方
→手術・放射線療法を受けた病院の診療科外来(外科、産婦人科など)を受診し、担当医師に、リンパ浮腫についてご相談ください。
2)原因不明のリンパ浮腫を発症された方
・これまでに他院で診察・治療を受けられている場合は、担当医師にリンパ浮腫についてご相談ください。
・これまでに、担当医師がいない場合は、当院リンパ浮腫外来(完全予約制)を受診してください。(お問い合わせ先 Tel 011-681-8111(代表))
多くのリンパ浮腫の患者さんが、適切な治療を受けられることにより、より良い日常生活を送っていただけるように、スタッフ一同、お手伝いさせて頂きます。

◆治療時間:状態に応じて行います。基本的な治療内容では、通常40~60分を要します。
◆構成:理学療法士5名
【2019年度の実績】
・処方件数:12件
・施行回数:348回
■心リハ班
構成
理学療法士8名、作業療法士2名、言語聴覚士5名(他班兼務)
2019年度年間処方数
【理学療法】1,081件
【作業療法】233件
【言語聴覚療法】113件
疾患内訳
理学療法
作業療法

急性期介入の必要性・治療内容
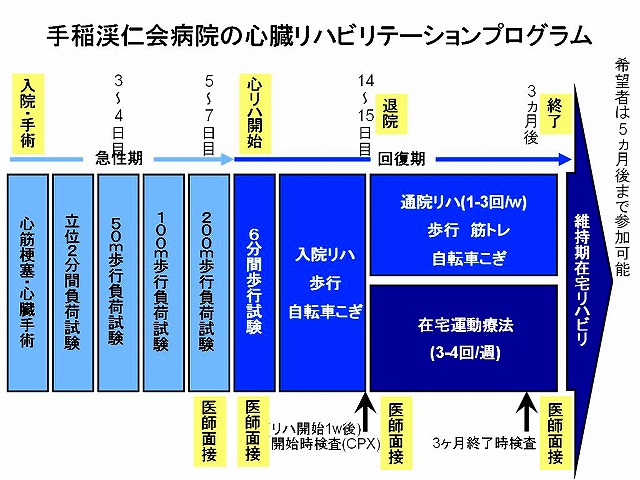
心臓病の患者さんは、心臓の機能低下や安静生活の影響で運動能力や身体調節機能が低下しています。早期の退院と社会復帰のためには、低下した体力を回復させ、精神面でも自信をつける必要があります。患者さんの病状や体力に合わせて運動の強さを調節し、心電図に異常が現れないか監視する必要があります。医療スタッフの監視のもとで、安全に運動療法・生活指導・カウンセリングなどを総合的に行うのが心臓リハビリテーションです。
心筋梗塞や狭心症の主な原因は、冠動脈の動脈硬化です。動脈硬化の進行や再発を防ぐためには、運動療法・食事療法・禁煙などにより生活習慣を改善することが大切です。心筋梗塞の患者さんが心臓リハビリテーションに参加することにより、通常治療に比べて死亡率が20~26%低下すること、再入院率が減少することなどがこれまでの研究でわかっています。
【総合プログラム】
1)運動療法
1. 運動負荷試験をおこない、患者さん一人ひとりに最も適した運動の強さや時間を決め、医療スタッフの監視のもとで、心電図を確認しながら安全に運動トレーニングを行います。
2. 自宅での運動療法について指導を行います。
3. その効果を定期的に確認します。
2)個人面談(カウンセリング)
1. 退院後の生活や社会復帰の注意点、運動療法の方法、不安やうつ状態などについての相談およびアドバイスを個別に行います。
2. 糖尿病、コレステロール、中性脂肪、心不全などの血液検査の結果を確認し、食事療法や薬物療法についてアドバイスを行います。



【心臓リハビリテーションの効果】
1. 運動能力の増加
2. 動脈硬化のもとになる冠危険因子(高脂血症、高血圧、糖尿病、肥満)の改善
3. 狭心症や心不全の症状の軽減
4. 不安やうつ状態の改善
5. 血管内皮機能(血管が広がる能力)や自律神経の働きが良くなり、血栓ができにくくなる
6. 長期的に心筋梗塞の再発、突然死、再入院率が減少
【退院後も継続することが大切です】
日本循環器学会や米国、ヨーロッパの治療ガイドラインでは、心筋梗塞、狭心症、心臓手術後、心不全などの患者さんは、急性期の治療が終わった後に回復期の心臓リハビリテーションに参加することが望ましいとされています。より効果を得るためには、入院中だけでなく、退院後も外来通院心臓リハビリテーションの参加を継続することが大切で、さらに在宅運動療法をおこなうこともより効果的です。
【危険性(副作用)と留意点】
1. 運動療法を安全に行うために、指示された運動の強さや時間を守っていただきます。
2. 心臓リハビリテーションに参加したため退院が遅れるということはありません。ただし運動中に異常(狭心症、不整脈、心不全など)が見つかった場合、追加の検査や治療が必要になる場合があります。これらを避けるために救急機器や医薬品が整備されており、さらに医療スタッフが常に監視を行いますので、ご安心ください。
3. 運動中の心停止事故は約11万件に1回発生するといわれていますが、心臓リハビリテーションに参加し運動習慣のある人の方が発生率は非常に少ないことが分かっています。
■ユニット班
構成
理学療法士6名、言語聴覚士5名(他班兼務)
2019年度年間処方数
【理学療法】ICU 551件、救急病棟 1,104件
【言語聴覚療法】46件
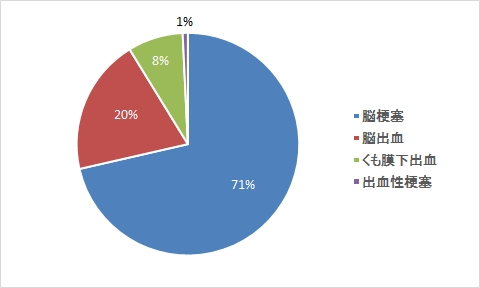
疾患内訳
理学療法(ICU)
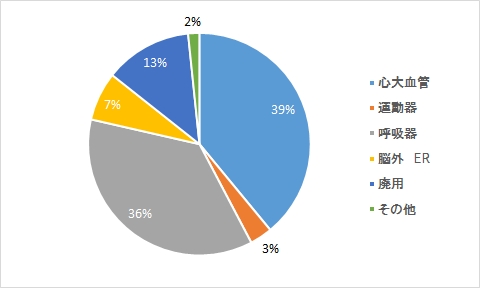
理学療法(救急病棟)
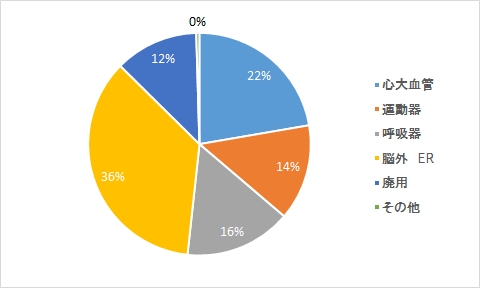
■外来班
構成
※PTは外来専属 OT・STは入院・外来併用
理学療法士8名、作業療法士2名、言語聴覚士5名(他班兼務)
2019年度年間処方数
【理学療法】746件
【作業療法】254件
【言語聴覚療法】27件
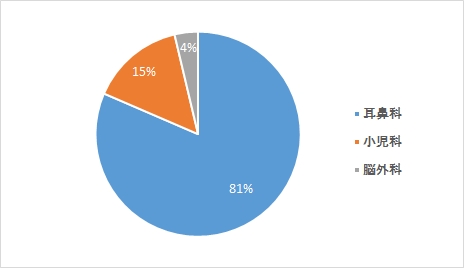
理学療法
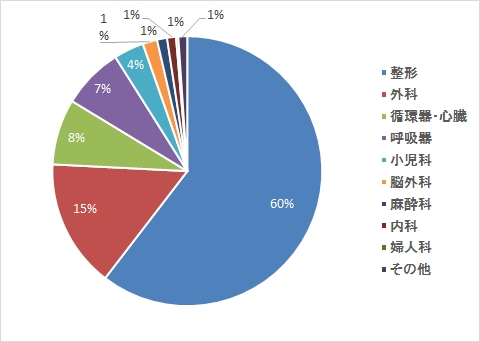
作業療法
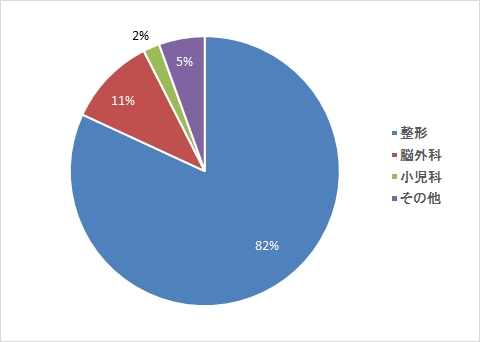
言語聴覚療法
外来リハビリテーションとは
外来のリハビリとは更なる日常生活動作の向上や疼痛緩和、身体機能向上を目指すため、入院中のリハビリから継続して、もしくは他院からの紹介などを通じ、当院の医師によってリハビリが必要と判断された方に行うリハビリを指します。各療法士が担当・予約制で治療を行い、目標を決めて、一定の期間実施することにしています。
対象疾患は多様であり、脳神経外科、整形外科、呼吸器、循環器、小児、内科など様々な科から処方を頂いております。1回のリハビリ時間は40分となっております。
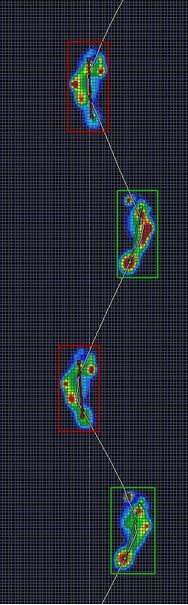
当院の特徴としては、より質の高いリハビリサービスを提供するために歩行の三次元動作解析を行い、その時の筋電図分析、足圧分析を合わせて行い、客観的データを元に治療プログラムを立案しております。またボツリヌス治療患者様にも、筋電図解析、三次元動作解析を行い効果の有用性を評価しております。
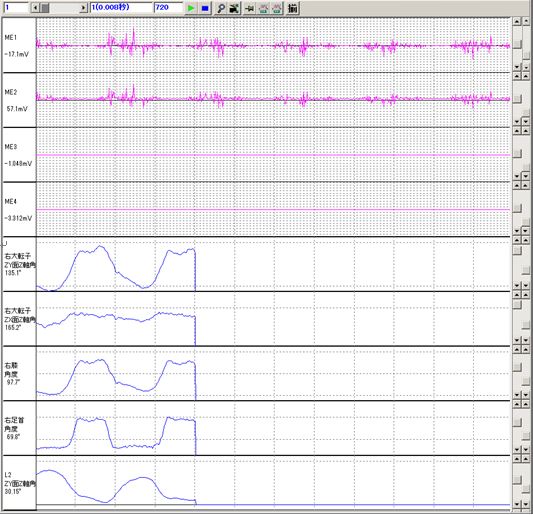
三次元動作解析とは
三次元動作解析装置を使用し、人間の動きをパソコンに取り込み詳細に分析しております。これにより、視覚による主観的な評価ではなく、関節一つ一つの角度や速度を正確に表示することで、その歩き方や動かし方が良い動きなのか、悪い動きなのか解析しています。また表面筋電図の計測や歩行圧分布計を同時に行うことで、歩行の際、どこの筋肉がどのように使われているのか、また足の指先にどのように体重がかかっているのかなど、詳細な動作解析を行っております。

■訪問班
構成
理学療法士4名、作業療法士3名
2019年度訪問実績
5,553件(月平均463件)
新規利用者数:55名
利用人数:145名
利用保険:医療保険55名、介護保険90名
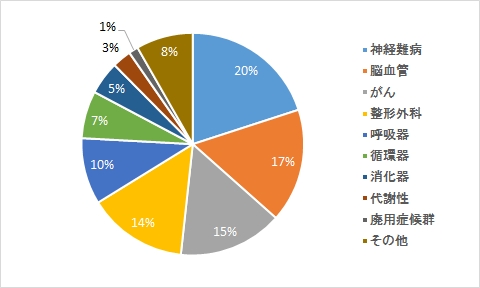
疾患内訳(145名)
訪問リハビリテーションとは
理学療法士、作業療法士が、通院が困難な方のご自宅に訪問してリハビリテーションを行ないます。専門的な評価をもとに、心身機能の向上・維持、日常生活動作の確認・練習、生活環境調整(福祉用具選定、住環境整備など)、また利用者さん及びご家族へ生活やリハビリに関してのアドバイス等を行います。また他職種(医師・看護師・ケアマネジャー・訪問介護ヘルパー・通所施設スタッフ等)との連携を取りながらリハビリテーションをすすめていきます。
リハビリテーションを受けるためには、医師の指示が必要です。
退院された直後の方から、長くご自宅で生活されている方、また終末期の方など、年齢やお体の状況に関わらず、できるだけ自立した生活をおくれるよう、利用者さんやご家族がより快適で安心できる在宅生活を過ごせるよう、実際に生活されている環境の中で支援させていただきます。